什么是睡眠呼吸暂停综合征?
睡眠呼吸暂停低通气综合征是指每晚睡眠过程中呼吸暂停反复发作30次以上或睡眠呼吸暂停低通气指数(AHI)≥5次/小时并伴有嗜睡等临床症状。呼吸暂停是指睡眠过程中口鼻呼吸气流完全停止10秒以上;低通气是指睡眠过程中呼吸气流强度(幅度)较基础水平降低50%以上,并伴有血氧饱和度较基础水平下降≥4%或微醒觉; 睡眠呼吸暂停低通气指数是指每小时睡眠时间内呼吸暂停加低通气的次数。
睡眠呼吸暂停综合征分类
阻塞性睡眠呼吸暂停综合征:也就是我们常说的OSAHS,这是最常见的睡眠呼吸暂停综合征,90% 的患者属于此类型。有家庭集聚性和遗传因素,多数有上呼吸道特别是鼻、咽部位狭窄的病理基础,如肥胖、变应性鼻炎、鼻息肉、扁桃体肥大、软腭松弛、腭垂过长过粗、舌体肥大、舌根后坠、下颌后缩、颞颌关节功能障碍和小颌畸形等。部分内分泌疾病也可合并该病。其发病机制可能与睡眠状态下上气道软组织、肌肉的塌陷性增加、睡眠期间上气道肌肉对低氧和二氧化碳的刺激反应性降低有关,此外,还与神经、体液、内分泌等因素的综合作用有关。
中枢性睡眠呼吸暂停综合征(CSAS):因脑部未能有效地把呼吸指令传送到有关器官及组织,令睡眠时呼吸间歇性停止引起窒息。单纯的CSAS较少见,一般不超过呼吸暂停患者的10%,也有报道只有4%。通畅可进一步分为高碳酸血症和正常碳酸血症两大类。可与阻塞型睡眠呼吸暂停通气 综合征同时存在,多数有神经系统或运动系统的病变。发病机制可能与以下因素有关:1、睡眠时呼吸中枢对各种不同刺激的反应性减低;2、中枢神经系统对低氧血症特别是CO2浓度改变引起的呼吸反馈调节的不稳定性;3、呼气与吸气转换机制异常等。
混合型睡眠呼吸暂停综合征:既有中枢性睡眠呼吸暂停又有阻塞性睡眠呼吸暂停的患者。常见于重病患者。
发病原因
OSAHS的直接发病机制是上气道的狭窄和阻塞,但其发病并非简单的气道阻塞,实际是上气道塌陷,并伴有呼吸中枢神经调节因素障碍。引起上气道狭窄和阻塞的原因很多,包括鼻中隔弯曲、扁桃体肥大、软腭过长、下颌弓狭窄、下颌后缩畸形、颞下颌关节强直,少数情况下出现的两侧关节强直继发的小颌畸形,巨舌症,舌骨后移等。此外,肥胖、上气道组织黏液性水肿,以及口咽或下咽部肿瘤等也均可引起OSAHS
病理图
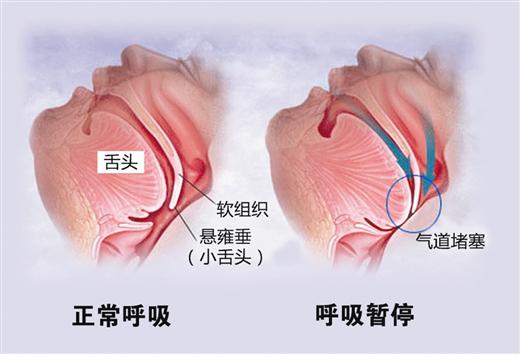
临床表现
(一)白天的临床表现
1、嗜睡: 最常见的症状,轻者表现为日间工作或学习时间困倦、嗜睡,严重时吃饭、与人谈话时即可入睡,甚至发生严重的后果,如驾车时打瞌睡导致交通事故。
2、头晕乏力:由于夜间反复呼吸暂停、低氧血症,使睡眠连续性中断,醒觉次数增多,睡眠质量下降,常有轻度不同的头晕、疲倦、乏力。
3、精神行为异常:注意力不集中、精细操作能力下降、记忆力和判断力下降,症状严重时不能胜任工作,老年人可表现为痴呆。夜间低氧血症对大脑的损害以及睡眠结构的改变,尤其是深睡眠时相减少是主要的原因。
4、头痛:常在清晨或夜间出现,隐痛多见,不剧烈,可持续1-2小时,有时需服止痛药才能缓解,与血压升高、颅内压及脑血流的变化有关。
5、个性变化:烦躁、易激动、焦虑等,家庭和社会生活均受一定影响,由于与家庭成员和朋友情感逐渐疏远,可能出现抑郁症。
6、性功能减退:约有10%的患者可出现性欲减退,甚至阳痿。
(二)夜间的临床表现
1、打鼾:是主要症状,鼾声不规则,高低不等,往往是鼾声-气流停止-喘气-鼾声交替出现,一般气流中断的时间为20-30秒,个别长达2分钟以上,此时患者可出现明显的发绀。
2、呼吸暂停:75%的同室或同床睡眠者发现患者有呼吸暂停,往往担心呼吸不能恢复而推醒患者,呼吸暂停多随着喘气、憋醒或响亮的鼾声而终止。OSAHS患者有明显的胸腹矛盾呼吸。
3、憋醒:呼吸暂停后忽然憋醒,常伴有翻身,四肢不自主运动甚至抽搐,或忽然做起,感觉心慌、胸闷或心前区不适。
4、多动不安:因低氧血症,患者夜间翻身、转动较频繁。
5、多汗:出汗较多,以颈部、上胸部明显,与气道阻塞后呼吸用力和呼吸暂停导致的高碳酸血症有关。
6、夜尿:部分患者诉夜间小便次数增多,个别出现遗尿。
7、睡眠行为异常:表现为恐惧、惊叫、呓语、夜游、幻听等。
(三)全身器官损害的表现
OSAHS患者常以心血管系统异常表现为首发症状和体征,可以是高血压、冠心病的独立危险因素。 1、高血压病:OSAHS患者高血压的发病率为45%,且降压药物的治疗效果不佳。
2、冠心病:表现为各种类型心律失常、夜间心绞痛和心肌梗死。之二十由于缺氧引起冠状动脉内皮损伤,脂质在血管内膜沉积,以及红细胞增多血粘度增加所致。
3、各种类型的心律失常。
4、肺心病和呼吸衰竭。
5、缺血性或出血性脑血管病。
6、精神异常:如躁狂性精神病或抑郁症。
7、糖尿病。
(四)体征
CSAS可有原发病的相应体征,OSAHS患者可能有肥胖、鼻甲肥大、等。
疾病诊断
应了解上呼吸道阻塞情况及颅颌面发育是否异常,如下颌形态和位置,咬合情况以及口咽部、鼻咽部的情况等。
1、X线头影测量
间接了解气道阻塞部位,但不必要对所有OSAHS病人进行X线头影测量
2、多导睡眠监测
多导睡眠图监测仪(PSG)是诊断OSAHS最重要的方法,它不仅可判断疾病严重程度,还可全面评估患者的睡眠结构,睡眠中呼吸暂停,低氧情况,以及心电、血压的变化。某些情况下借助食道压检测,还可与中枢性睡眠呼吸暂停综合征相鉴别。单纯依靠患者描述的症状来诊断不够。每一位患者在治疗前、术前和术后,以及治疗后都至少应进行1次PSG检查。PSG检查应在睡眠呼吸实验室中进行至少7h的数据监测。PSG检测的项目包括脑电图、眼电图、颏肌电图、胫前肌电图、心电图、胸腹壁呼吸运动、口鼻气流以及血氧饱和度等。
3、鼻咽纤维镜检查
X线头影测量可在静态下对气道情况作出诊断,而鼻咽纤维镜则偏重于动态诊断。
现有治疗方式
1、非手术治疗
(1)、经鼻持续气道正压呼吸(CPAP)
此法是目前治疗中重度OSAHS最有效的治疗方法,见效快,副作用小,并且无创伤不会给患者带来痛苦。大部分患者通过CPAP治疗,都可以达到满意的治疗效果。
(2)、口腔矫治器
睡眠时佩戴口腔矫治器可以抬高软腭,牵引舌主动或被动向前,以及下颌前移,达到扩大口咽及下咽部,是治疗单纯鼾症的主要手段或OSAHS非外科治疗的重要辅助手段之一,但对中重度OSAHS患者无效。
(3)药物治疗:临床证明药物治疗睡眠呼吸暂停综合征效果不明显。可试用乙酰唑胺。莫达非尼对改善白天嗜睡作用,应用于接受CPAP治疗后嗜睡症状改善不明显的患者,有一定效果。
2、手术治疗
手术治疗的目的在于减轻和消除气道阻塞,防止气道软组织塌陷。见效比较快,但是术后容易复发,而且手术带来的创伤会给患者造成痛苦,并且带来生活上的不便,费用也比较高昂。
选择何种手术方法要根据气道阻塞部位、严重程度、是否有病态肥胖及全身情况来决定。常用的手术方法有以下几种。
(1)、扁桃体、腺样体切除术:这类手术适用于有扁桃体增生的成人患者,或腺样体增生所致的儿童患者。一般术后短期有效,随着青春发育,舌、软腭肌发育后,仍然可复发。
(2)、鼻腔手术:由于鼻中隔弯曲、鼻息肉或鼻甲肥大引起鼻气道阻塞者,可行鼻中隔成形术,鼻息肉或鼻甲切除,以减轻症状。
(3)、舌成形术:由舌体肥大、巨舌症、舌根后移、舌根扁桃体增大者,可行舌成形术。
(4)、腭垂、腭、咽成形术:此手术是切除腭垂过长的软腭后缘和松弛的咽侧壁黏膜,将咽侧壁黏膜向前拉紧缝合,以达到缓解软腭和口咽水平气道阻塞的目的,但不能解除下咽部的气道阻塞,因此一定要选好适应证。
(5)、正颌外科:正颌外科治疗主要用以因颌骨畸形引起的口咽和下咽部气道阻塞的OSAHS。
疾病的防治
(1)、增强体育锻炼,保持良好的生活习惯
(2)、避免烟酒嗜好,因为吸烟能引起呼吸道症状加重,饮酒加重打鼾、夜间呼吸紊乱及低氧血症。尤其是睡前饮酒。
(3)、对于肥胖者,要积极减轻体重,加强运动。我们的经验是减轻体重的5%-10%以上。
(4)、鼾症病人多有血氧含量下降,故常伴有高血压、心律紊乱、血液粘稠度增高,心脏负担加重,容易导致心脑血管疾病的发生,所以要重视血压的监测,按时服用降压物。
(5)、睡前禁止服用镇静、安眠物,以免加重对呼吸中枢调节的抑制。
(6)、采取侧卧位睡眠姿势,尤以右侧卧位为宜,避免在睡眠时舌、软腭、悬雍垂松弛后坠,加重上气道堵塞。可在睡眠时背部褙一个小皮球,有助于强制性保持侧卧位睡眠。
(7)、如采取手术方法治疗睡眠呼吸暂停综合征,则术后要以软食为主,勿食过烫的食物。避免剧烈活动
无创通气治疗的优势
持续正压通气呼吸机设备被证明是到目前为止最为成功的治疗方法,是治疗该疾病的“金标准”。它的优势在于,无创伤,无副作用,患者没有痛苦,并且见效快,效果显著,并且能达到提高肺部功能的作用。呼吸机送出一定压力的气流,通过鼻腔进入患者的上呼吸道,使受阻呼吸道保持通畅,空气便能顺利进出患者肺部,防止呼吸暂停。每个患者所需的治疗压力不同,应根据医生的处方进行设定。
了解更多打鼾呼吸机和医疗呼吸机请访问产品页面,或者拨打我们的400热线,我们客服人员将竭诚为您服务。